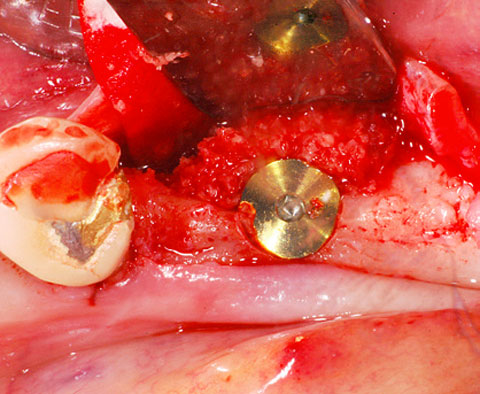
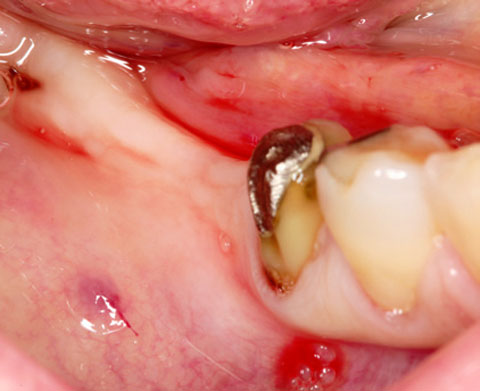
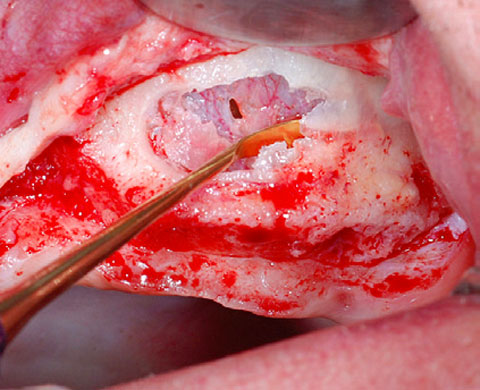
SMARTBRANE
Resorbierbare Perikardmembran

SMARTBRANE ist eine resorbierbare native Kollagenmembran aus porcinem Perikard. Durch diese Konfiguration adressiert sie die zahlreichen Vorteile einer modernen nativen Kollagenmembran.
Zusätzlich zu den Standard Membrangrößen ist ein Format "Mini" von 10 x 10 mm verfügbar. Dieses bietet eine zusätzliche Option, um kleinere Defekte mit einer hochwertigen Membran kostengünstig zu versorgen. Das reduziert Materialkosten und verbessert die Kosten-Nutzen Struktur.

VORTEILE
EINFACH
Optimierte Handling-Charakteristika sichern vereinfachte Applikation
Der Reinigungsprozess, basierend auf superkritischem Kohlendioxid (scCO2), entfernt schonend ungewünschte Bestandteile (z.B. Zellen, Fette) unter Erhalt der natürlichen Kollagenmatrix und der natürlichen Kreuzvernetzung der Kollagenfasern.2,3
Im Ergebnis weist SMARTBRANE optimale Materialstabilität durch die Erhaltung der biomechanischen Eigenschaften des porcinen Perikards auf.1
- Bietet eine signifikante Reißfestigkeit.
- Schmiegt sich sehr gut an knöcherne Oberflächen an, ohne am Graft oder Instrument zu kleben.
- Ist sehr dünn (<0,4mm) und trägt so weniger auf – das vereinfacht den Wundverschluss.
ZUVERLÄSSIG
Erhalt der natürlichen 3D-Kollagenmatrix durch scCO2 Technologie für verbesserte Materialeigenschaften
SMARTBRANE bietet ein im Vergleich zum Behandlungsstandard verlängertes Resorptionsprofil von 8-12 Wochen4 (determiniert in einem standardisierten in-vivo-Modell – Resorptionszeit Standard-Membran: 2-4 Wochen5). Somit weist SMARTBRANE eine ausreichende Barrierefunktion für die Verwendung in Standard GBR- und GTR-Indikationen auf.
Resorptionsprofil SMARTBRANE
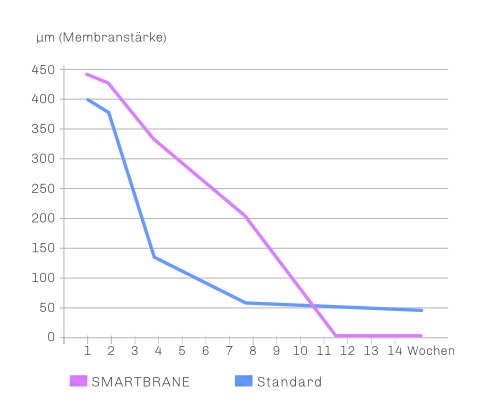
SMARTBRANE weist im Vergleich zu dem porcinen Behandlungsstandard ein verlängertes Resorptionsprofil von 8-12 Wochen auf.
REIN
Exzellente Biokompatibilität für eine verbesserte Wundheilung
SMARTBRANE wird durch einen innovativen und hocheffizienten Reinigungsprozess basierend auf superkritischem Kohlenstoffdioxid (scCO2) hergestellt.
Durch die Aufreinigung auf ein höheres Niveau entsteht eine biokompatible Basis für sofortiges neues Knochenwachstum.
Die Kombination aus porcinem Gewebeursprung und dem scCO2-Reinigungsverfahren gewährleistet so die Biokompatibilität.1,4
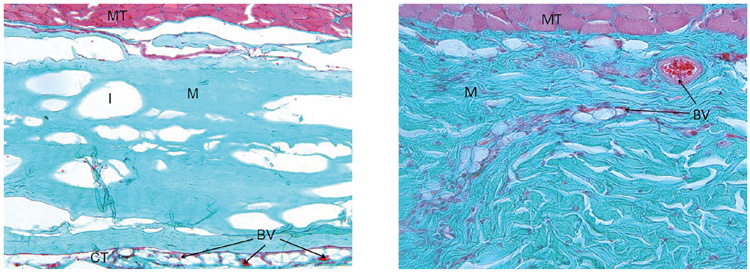
Bild links: Eine Woche nach subkutaner Implantation in einen Rattenmuskel: SMARTBRANE (M) ist bereits mit dem Muskelgewebe (MT) verbunden, keine Entzündungszeichen erkennbar.
Bild rechts: Nach zwei Wochen dringen bereits die ersten Blutgefäße (BV) in SMARTBRANE (M) ein. Keine Zeichen einer Entzündungsreaktion.
PRODUKTE

| Artikelnummer | Darreichung | |
| 0121.200 (mini) | 1 Membran 10mm x 10mm | |
| 0121.201 (small) | 1 Membran 15mm x 20mm | |
| 0121.202 (medium) | 1 Membran 20mm x 30mm | |
| 0121.203 (large) | 1 Membran 30mm x 40mm |
INDIKATIONEN
SMARTBRANE – die Allrounder-Membran

SMARTBRANE wird für den Einsatz als biologisch abbaubare Membran bei folgenden Indikationen der gesteuerten Knochenregeneration (GBR) und der gesteuerten Geweberegeneration (GTR) verwendet:
| Kieferkammaufbau (z.B. als Vorbereitung des Implantatbetts zur späteren Implantation) |  |
|
| Implantation mit simultanem Kieferkammaufbau |  |
|
| Alveolarkammerhalt nach Zahnextraktion |  |
|
| Sinuslift (Verschluss des lateralen Sinusfensters) |  |
|
| Behandlung parodontaler Knochendefekte (z.B. intraossäre oder Fenestrationsdefekte) |  |
KLINISCHE EVIDENZ
TECHNOLOGIE

scCO2 Reinigungsprozess als Basis für optimale Matrix- und Materialeigenschaften

Reinigung mit superkritischem Kohlendioxid (scCO2)
- Effektive Gewebedurchdringung und Lösungseigenschaften ungewünschter Bestandteile zur optimalen Reinigung und Sterilisation von Geweben.2,3
- Zudem ist scCO2 bekannt für seine hocheffiziente Wirkung gegen alle Arten von Pathogenen.6

Chemische Behandlung
- Entfernung bzw. Inaktivierung nicht-kollagener Bestandteile für eine reine natürliche Membranmatrix.
- Zusätzlicher Sicherheitslevel zur Inaktivierung von Pathogenen.7

Gefriertrocknung
- Schonende Konservierung und Erhalt der ursprünglichen 3D-Struktur des Xenografts.
- Gefriergetrocknete Produkte können bei Raumtemperatur gelagert werden und sind in der Regel länger haltbar.

Gamma-Sterilisierung
- Höchstmögliche virale und bakterielle Inaktivierung
- Das Ergebnis ist eine sterile (SAL>10-6) und biokompatible Membran.2,8
LITERATUR
- Interne Testergebnisse, Daten archiviert.
- Nichols A, Burns DC, Christopher R. Studies on the Sterilization of Human Bone and Tendon Muscoskeletal Allograft Tissue Using Supercritical Carbon Dioxide. Journal of Orthopaedics 2009.
- Sawada K, Terada D, Yamaoka T, Kitamura S, Fujisato T. Cell removal with supercritical carbon dioxide for acellular artificial tissue. J Chemical Technol Biotechnol 2008;83(6):943–949.
- SMARTBRANE subcutaneous implantation test, data on file.
- Rothamel et al. Biodegradation of differently crosslinked collagen membranes: an experimental study in the rat. Clin. Oral Impl. Res. 2005;16:369–378.
- a) Pages F, Poirier B, Barbier Y, Frayssinet P, Joffret M-L, Majewski W, Bonel G, Larzul D. Viral Inactivation of Human Bone Tissue using supercritical Fluid Extraction. ASAIO Journal 1998;44:289-293.
b) Qiu QQ, Leamy P, Brittingham J, Pomerleau J, Kabaria N, Connor J. Inactivation of bacterial spores and viruses in biological material using supercritical carbon dioxide with sterilant. J Biomed Mater Res B Appl Biomater. 2009;91(2):572-8.
c) Dillow AK, Dehghani F, Hrkach JS, Foster NR, Langer R. Bacterial inactivation by using near- and supercritical carbon dioxide. Proc Natl Acad Sci USA. 1999;96(18):10344-8. - Sofer G, Lister DC, Boose JA. Part 6, Inactivation Methods Grouped by Virus. BioPharmInternational 2003;6 Supplement:S37-S42.
- Thomas FC, Ouwerkerk T, McKercher P. Inactivation by gamma irradiation of animal viruses in simulated laboratory effluent. Appl Environ Microbiol. 1982;43(5):1051–1056.
DOWNLOAD-BEREICH
| Broschüre SMARTBRANE | |
| Fokusinfo Effizienz | |
| Case Report SMARTBRANE: Augmentation eines Dehiszenz-Defekts am Implantat | |
| Film Behandlung eines intraossären Defekts mit SMARTBRANE / hyaDENT BG |
PERIIMPLANTÄRE MUKOSITIS
Frühe, wirksame Behandlung mit CLEAN&SEAL®
Die steigende Anzahl an Implantaten führt zu einer signifikanten Zunahme an Spätkomplikationen1-3 im Sinne von periimplantären Infektionen4-7:
Periimplantäre Mukositis,8-10 charakterisiert durch eine Entzündung des Weichgewebes, und Periimplantitis, ausgezeichnet durch einen fortschreitenden Verlust des unterstützenden Knochens.11
Da Periimplantitis im schlimmsten Fall zum Implantatverlust führen kann, sollten periimplantäre Infektionen in einem frühen Stadium behandelt werden. Aufgrund der limitierten regenerativen Potenz des erkrankten Gewebes und der Komplexizität der Implantat-Oberfläche besteht immer das Risiko eines Rezidivs bzw. einer erneuten Infektion.12
CLEAN & SEAL® bietet ein Therapiekonzept für die Behandlung von periimplantärer Mukositis.
BEHANDLUNG
Nicht-chirurgische Mukositis-Therapie mit CLEAN&SEAL®
Das CLEAN&SEAL® Konzept wurde auf der Basis von wissenschaftlichen Erkenntnissen als Unterstützung für die Behandlung und Kontrolle von periimplantärer Mukositis und Parodontitis entwickelt.8,9
CLEAN&SEAL® basiert auf einer gründlichen Entfernung des Biofilms durch mechanische Reinigung in Kombination mit der adjuvanten Anwendung eines Reinigungsgels (PERISOLV®) und anschließender Versiegelung des Defekts mit vernetzter Hyaluronsäure (xHyA), um eine erneute Infektion zu verhindern und Heilungsprozesse zu unterstützen.13
Dadurch kann die Entwicklung einer Periimplantitis verhindert werden, sodass keine aufwändigen Verfahren zur Wiederherstellung des periimplantären Gewebes nötig sind und der Implantaterhalt gesichert wird.

1. CLEAN
Reinigung des Defekts und der Implantatoberfläche
Entscheidend für ein positives Behandlungsergebnis ist die Infektionskontrolle durch ein extensives Debridement zur gründlichen Entfernung des Biofilms.8,9

VORTEILE
- Aufweichen der extrazellulären Matrix des Biofilms14
- Verstärkung der Bakterienentfernung durch mechanisches Debridement
- Erleichterte Entfernung des Biofilms
2. SEAL
Versiegelung des Defekts und Unterstützung der Wundheilung mit Hyaluronsäure Erhöhung der Erfolgswahrscheinlichkeit durch die unterstützende Applikation schützender und regenerationsfördernder Versiegelungen, sowie durch regelmäßige Nachkontrollen zur Überwachung und Kontrolle der Entzündung.13
VORTEILE
- Stabilisierung und Schutz des Wundraums 13,15,*
- Beschleunigte kontrollierte Wundheilung 15-17
- Unterstützung der Knochenregeneration 16-21
KLINISCHE EVIDENZ
Behandlung von Periimplant-Mukositis mit CLEAN & SEAL®
Dr. Marisa Roncati
Italien
LITERATUR
- Abrahamsson l et al. J Clin Periodontol 1999;26:600-607.
- Baelum V et al. J Periodontol 2004;75:1404-1412.
- Kowollik J. ZM 2008;98(12):1728-1732.
- Pecanov-Schröder A. Dental Magazin 2008;3:58-63.
- Roos-Jansaker AM et al. J Clin Periodont 2006;33:290-295.
- Schwarz F et al. Quintessenz Verlag Berlin (2007).
- Zitzmann NU. ZMK 2009;25(9):576-582.
- Jepsen S et al. J Clin Periodontol 2015;42(Suppl. 16):S152–S157.
- Costa FO et al. Journal of Clinical Periodontology 2012;39:173– 183.
- Heitz-Mayfield LJ et al. J Periodontol. 2018 Jun;89 Suppl 1:S257-S266.
- Berglundh T et al. J Periodontol. 2018;89(Suppl 1):S313–S318.
- Renvert S et al. J Clin Periodontol. 2006 May;33(5):362-369.
- Pirnazar P et al. J Periodontol 1999;70:370–374.
- a) Jurczyk K et al. Clin Oral Investig.2016 Nov;20(8):2165-2173. Epub 2016 Jan 12. b) Iorio-Siciliano V et al. Clin Oral Investig. 2021 Mar 9. doi: 10.1007/s00784-021-03841-8. Epub ahead of print.
- Rajan P et al. Universal Research Journal of Dentistry. 2013;3:113.
- King SR et al. Surgery 1991;109(1):76-84.
- Yildirim S et al. J Periodontol. 2017;15:1-14.
- Pilloni A et al. Clin Oral Investig. 2018. doi: 10.1007/s00784-018-2537-4.
- Erratum in: Clin Oral Investig. 2018;22(8):2961-2962.
- Mueller A et al. Clin Oral Investig. 2017;21(4):1013-1019.
- Asparuhova M et al. J Periodontal Res 2019;54:33–45.
- Asparuhova M et al. Clin Oral Investig. 2020;24(11):3923-3937.
- Saranraj P and Naidu MA. IJPBA, 2013;4(5):853–859.
- Saranraj P and Naidu MA. IJPBA, 2013;4(5):853–859.
- André, P. J Europ Acad Dermatol Venereol 2004;18:422–425.
- De Boulle K et al. Dermatologic Surgery 2013;39(12):1758-1766.
DOWNLOAD-BEREICH
CHIRURGISCHE PA-THERAPIE
Regenerative Behandlung mit vernetzter Hyaluronsäure xHyA
Ziel der regenerativen Parodontaltherapie ist die vollständige Wiederherstellung des Zahnhalteapparats.1
Neben der Guided Tissue Regeneration (GTR)1-3 kommen zur Unterstützung von Wundheilung und der parodontalen Regeneration vermehrt Biologics (biologische Modifikatoren wie z.B. Schmelz-Matrixproteine) zum Einsatz.4
Deren klinische Effizienz hängt u.a. stark vom Applikationsprotokoll und der individuellen klinischen Situation ab.4 Deshalb fällt es oft schwer, ein optimales Behandlungsprotokoll der vergleichsweise hochpreisigen und technik- sensitiven Biologics zu finden.
Aufgrund ihrer vorteilhaften Eigenschaften bietet die erheblich preisgünstigere vernetzte Hyaluronsäure (xHyA) nahezu perfekte Voraussetzungen für die Anwendung in der regenerativen Parodontologie.5
BEHANDLUNG
Regenerative PA-Therapie mit vernetzter Hyaluronsäure
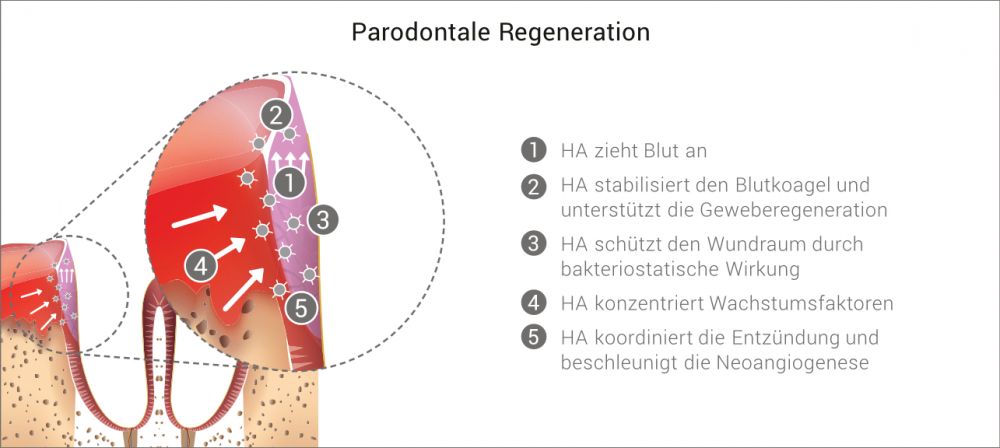
Mit xHyA steht Ihnen eine Hyaluronsäure (HA) zur Verfügung, die für den Einsatz in der regenerativen Zahnmedizin entwickelt wurde.
HA weist eine Reihe von physiologischen Wirkungen auf, die zur Unterstützung der Regeneration von parodontalen und oralen Wunden entscheidend sind, sowohl bei geschlossener als auch bei chirurgischer Anwendung.
- Stabilisierung und Schutz des Wundraums6-11
- Unterstützung der Geweberegeneration9,12-19
- Beschleunigte kontrollierte Wundheilung8,9,20-23
VEREINFACHTE ANWENDUNG
Vernetzte Hyaluronsäure wird durch einen biotechnologischen Prozess hergestellt. Somit ist xHyA aus nicht-tierischer Herkunft und stellt eine erheblich kostengünstigere Alternative zu den klassischen Biologics dar. Die Applikation ist im Vergleich zu den klassischen Biologics stark vereinfacht, da die Wundstelle nicht trocken/blutarm sein muss und auch keine Konditionierung der Wurzeloberfläche nötig ist.
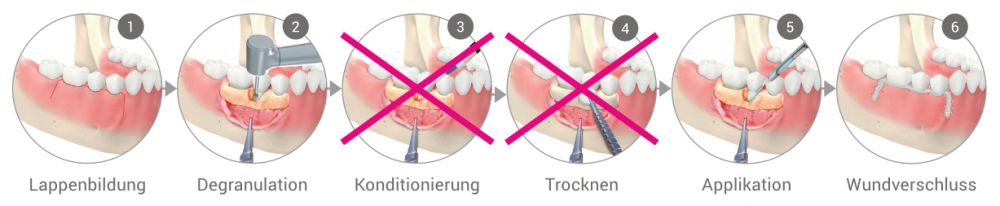
VORTEILE
- Breitere Patientenakzeptanz
- Kosteneffizienter
- Verkürzte Behandlungszeit
Mehrere klinische Studien zeigen bei adjuvanter Anwendung von HA einen positiven Effekt hinsichtlich einer Verringerung von BOP, PD und zusätzlichem CAL Gewinn im Vergleich zur alleinigen Lappen-OP.24,25
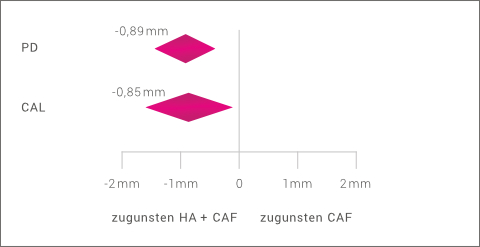
Durch adjuvante Gabe von HA kann in der gewichteten mittleren Differenz aller in einem Review mit Meta-Analyse ausgewerteten Studien sowohl eine Verbesserung des klinischen Attachments (CAL: -0,85mm) als auch der Sondierungstiefe (PD: -0,89mm) im Vergleich zum SRP allein erreicht werden.24
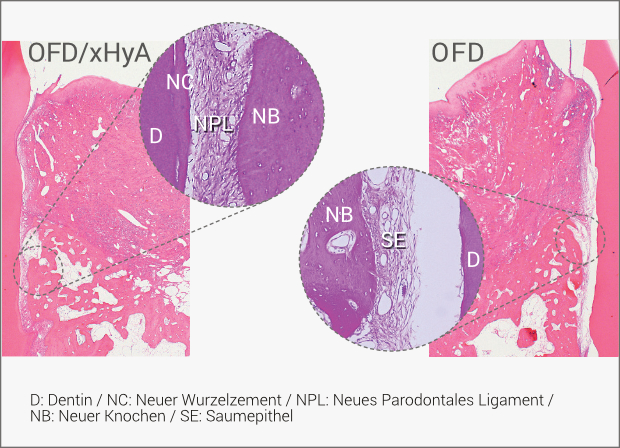
xHyA führt zu einer echten parodontalen Regeneration und nicht zu einer bindegewebigen Auffüllung der Zahntasche. In einer vergleichenden tierexperimentellen Arbeit zeigte die Kombination einer Lappen-OP (open flap debridement OFD) und xHyA nach 2 Monaten statistisch signifikant bessere Werte bei der Bildung von neuem Wurzelzement, der durch inserierende Kollagenfasern im Kontakt mit neu gebildetem Knochen war, als die alleinige Lappen-OP (2,43 ± 1,25mm i. Vgl. zu 0,55 ± 0,99mm).26
KLINISCHE EVIDENZ
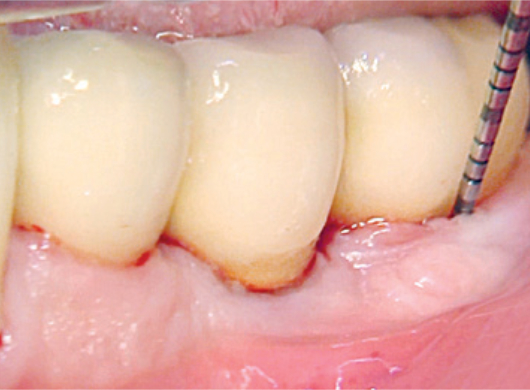
Chirurgische Behandlung eines intraossären Defekts mit xHyA unter Beobachtung einer schnellen Wundheilung

Prof. Pilloni
Italien
LITERATUR
- Sculean A et al. Med Princ Pract. 2007;16(3):167-80.
- Hägi TT et al. Quintessence Int. 2014;45(3):185-92.
- Benic GI et al. Periodontology 2000 2014;66:13–40.
- Bashutski JD et al. Clin Adv Periodontics. 2011 Aug;1(2):80-87.
- Rajan P et al. Universal Research Journal of Dentistry. 2013;3:113.
- Saranraj P and Naidu MA. IJPBA, 2013;4(5):853–859.
- King SR et al. Surgery 1991;109(1):76-84.
- Yildirim S et al. J Periodontol. 2017;15:1-14.
- Pilloni A et al. Clin Oral Investig. 2018. doi: 10.1007/s00784-018-2537-4.Erratum in: Clin Oral Investig. 2018;22(8):2961-2962.
- Pirnazar P et al. J Periodontol 1999;70:370–374.
- Carlson GA et al. Biochem Biophys Res Commun. 2004;321(2):472-478.
- Mueller A et al. Clin Oral Investig. 2017;21(4):1013-1019.
- Asparuhova M et al. J Periodontal Res 2019;54:33–45.
- Sasaki T et al. Bone 1995;16(1):9–15.
- Prince CW et al. BMC Musculoskelet Disord. 2004;5(1):12.
- Nobis B et al. J Dent Res 2020, Vol 99, Spec. Issue A, im Druck.
- Mendes RM e al. Arch Oral Biol 2008;53(12):1155–1162.
- Kim JJ et al. J Periodontol. 2016;87(7):790-795.
- Alcântara CEP et al. Braz Oral Res. 2018;32:e84.
- Kessiena L et al. Wound Rep Reg 2014;22:579-593.
- Longaker T et al. Ann. Surg. 1991;4:292–296.
- Mast BA et al. Matrix 1993;13:441–446.
- Yildirim S et al. J Periodontol. 2017;15:1-14.
- Eliezer M et al. Clin Oral Investig. 2019;23(9):3423-3435.
- Bertl K e al. J Clin Periodontol. 2015;42(3):236-246.
- Shirakata Y et al. Quintessence Int. 2021;0(0):308-316.
DOWNLOAD-BEREICH
| Fokusinfo Fortschrittliche PA-Therapie mit vernetzter Hyaluronsäure | |
| Broschüre PERISOLV® | |
| Broschüre xHyA | |